産業医科大学
小児科学教室内
〒807-8555
北九州市八幡西区医生ヶ丘1-1
TEL. 093-691-7254(直通)
FAX. 093-691-9338
羊水塞栓症
羊水塞栓症
浜松医科大学産婦人科 金山尚裕
頻度
羊水塞栓症は、羊水が母体血中へ流入することによって引き起こされる「肺毛細管の閉塞を原因とする肺高血圧症と、それによる呼吸循環障害」を病態とする疾患である。本邦で平成元年から16年までの間に193例が妊産婦死亡で剖検されたが、その中で羊水塞栓症が24.3%と第1位であった1)。羊水塞栓症は妊婦が死亡するもっとも頻度の高い疾患といえる。
疑うべき症状
羊水塞栓症の主な病態は心肺虚脱とDICであるが、初発症状は様々である。胸痛、呼吸困難、原因不明の血圧低下、意識低下はよく見られる全身症状である。DICの初発症状としては圧倒的にサラサラした非凝固性の性器出血である。サラサラした出血の後、子宮弛緩、弛緩出血、大量性器出血が出現することが多い。意外と見落とし安い初発症状として次のものがある。強い腹痛と胎児機能不全である。子宮に一致する原因不明の強烈な腹痛は比較的見られる症状である。またCTG上突然の重度変動一過性徐脈、遅発一過性徐脈、遷延性徐脈を認めることもよくある。羊水塞栓症を疑うもうひとつ重要なポイントは上記初発症状が破水に絡んでいることである。破水後比較的早期に上記症状が発生したら羊水塞栓症を強く疑う。
病態
羊水塞栓症は羊水中の胎児成分(胎便、扁平上皮細胞、毳毛、胎脂、ムチンなど)と液性成分(胎便中のプロテアーゼ、組織トロンボプラスチンなど)が母体循環に流入することにより発症すると考えられている2)。羊水の母体血中への流入が必要条件であり、ほとんどの症例は破水後に発生する。流入経路は、卵膜の断裂部位より羊水成分が卵膜外漏出し、子宮筋の裂傷部位や子宮内腔に露出した破綻血管から母体循環系へ入るとされている。流入した羊水成分は、胎児成分が肺内の小血管に機械的閉塞をきたす場合と液性成分のケミカルメディエイターが、肺血管の攣縮、血小板・白血球・補体の活性化、来す場合がある。後者の機序として羊水は母体にとって半自己であることから、羊水がアレルギー反応を起こす例が存在することが考えられる3)。実際、肺や子宮にアナフィラキシー反応のような所見が見られることがある。原因は機械的閉塞あるいは血管攣縮のどちらにせよ、結果として肺高血圧症、急性肺性心、左心不全、ショック、DIC、多臓器不全などを引き起こす。初期のショック、DICを乗り越えた症例では高サイトカイン血症によるSIRS、ARDSによる呼吸障害を引き起こし予後はよくない。
病型として呼吸困難、胸痛、ショック症状などの心肺虚脱を主体とするものと、DIC、弛緩出血を主体とするものがある。心肺虚脱症状を主体とするものは突然胸内苦悶を訴え、不穏状態を呈し、チアノーゼ、呼吸困難、咳、痙攣発作を起こす。一旦発症すると短時間で生命危機に瀕する重篤な疾患となる。このタイプの検査所見としては肺毛細管楔状圧の上昇に伴い、左心室の機能不全を呈する。肺において、著明な水泡音を伴う肺水腫が急速に進展する。肺におけるX線写真は、発症直後には特徴的な所見に乏しく、次第に肺中心部より両側に均等な浮腫性浸潤を呈することが多い。一方もう1つのタイプは弛緩出血、DICから発症するものである。分娩後に「凝固しないさらさらした血液」から始まりその後弛緩出血→大量出血→ショックになるパターンである。このような症例の剖検例をよく調べてみると生前診断は原因不明の弛緩出血・DICと診断されているものが意外と多いことが明らかになっている1)。産科DICスコアの基礎疾患として重要視されているDIC型後産期出血はこのタイプの羊水塞栓症が多く含まれていることが示唆されている。
リスク因子
最近、カナダで300万分娩の解析から羊水塞栓症のリスク因子が抽出された4)。その報告によると、羊水塞栓症のリスクは35才以上、誘発分娩、帝王切開、吸引分娩、鉗子分娩、羊水過多症、頸管裂傷、子宮破裂、前置胎盤、胎盤早期剥離、子癇、胎児機能不全であった。オッズ比が5倍以上のものは帝王切開、鉗子分娩、子癇であった。なかでも頭位の帝王切開は自然経腟分娩と比較し12.5倍、羊水塞栓症になりやすいことが報告されている。普段我々が行っている帝王切開は経腟分娩と比較し羊水塞栓症のリスクが高いことを認識すべきであろう。
診断
1)死亡例の診断
剖検組織(主として肺)より、肺動脈に羊水成分を見出すことである。組織解析としてヘマトキシリンエオジン染色を用いた方法では、羊水成分を見いだすためには精度が低い。羊水由来の酸性ムチンを見いだすアルシャンブルーを用いたアルシャンブルー染色が診断に重要である(メルク社製のアルシャンブルーが染色性に優れている)。必要に応じてサイトケラチンやSialyl Tn(STN)の免疫染色を行う。
2)臨床診断
臨床的に羊水塞栓症を診断することは重要である。
以下に示す基準で臨床的羊水塞栓症と判断される。米国のBensonらの臨床診断を基に作成されたものである。
① 妊娠中または分娩後12時間以内に発症した場合
② 下記に示した症状・疾患
(1つまたはそれ以上でも可)に対して集中的な医学治療が行われた場合
A)心停止
B)分娩後2時間以内の原因不明の大量出血1500ml以上)
C)播種性血管内凝固症候群
D)呼吸不全
③ 観察された所見や症状が他の疾患で説明できない場合
以上の3つを満たすものを臨床的羊水塞栓症と診断する。この診断基準はあくまで早期に治療を行うための臨床診断であり、この基準を満たすものの中には羊水塞栓症以外のものも含まれる可能性はある。この中で分娩後2時間以内の原因不明の大量出血と播種性血管内凝固症候群の頻度が多く重要である。日本で提唱されて汎用されている産科DICスコアの基礎疾患として重要な位置を占めるものにDIC型後産期出血がある。上述の如くDIC型後産期出血は臨床的羊水塞栓症ときわめて類似した病態と考えられる。
羊水塞栓症、DIC型後産期出血では胎盤組織成分や羊水成分によりフィブリノーゲンなどの凝固因子がまず消費されその後、出血が出現することが多い。すなわち羊水塞栓症や常位胎盤早期剥離のDICでは凝固因子消費→DIC→出血となるパターンが多い(図1)。羊水塞栓症の場合発症当初出血量は多くないがDIC所見が存在するという時期が存在する。一方、子癇やHELLP症候群に伴うDICは血管内皮傷害が病態の中心となる。この場合のDICは血小板数の減少が早期に起こる(図1)。
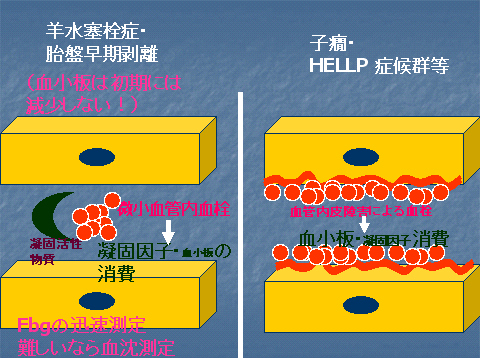
図1 代表的産科DICの2つのパターン
したがって羊水塞栓症の早期診断としてフィブリノーゲンの迅速な測定が重要である。フィブリノーゲンが迅速に測定できない施設では血沈を測定し遅延の程度によりフィブリノーゲン量を推定する。
羊水塞栓症の補助診断として血清学的な方法がある。羊水固有物質を母体血中で捉える方法である。羊水・胎便中に多量に存在すSialyl Tn(STN)、亜鉛コプロポルフィリン-1を母体血中で測定するものである。亜鉛コプロポルフィリン1は光で変成するため、採血後は血清にしてアルミ箔などを用いて遮光することが大切である。遮光した血清は日本産婦人科医会の事業として各種マーカーを測定いるので、浜松医科大学産婦人科まで送付して頂きたい(連絡浜松市東区半田山1-20-1、浜松医科大学産婦人科 電話053-435-2309)。STNや亜鉛コプロポルフィリン-1は羊水の母体血中への流入を見るものであり、病態形成に関与するマーカーではない。
不幸な転帰における対応
羊水塞栓症においては上記の対応を行っても妊産婦死亡が発生することがある。特に多数の肺動脈に羊水が流入するような症例では死亡率は高率である。妊産婦死亡に遭遇したら死因解析のために病理解剖を行うことが肝要である。羊水塞栓症は子宮、肺の所見が特徴的であり、剖検によって初めて診断されることも多い。最近、妊産婦死亡剖検マニュアルが妊産婦死亡に対する剖検マニュアル委員会から発刊された。全国の病理学教室、病院病理部、法医学教室、周産期センターに配布されている。マニュアルに沿って解剖すれば羊水塞栓症を見落とすことはないので、病理解剖時にはこのマニュアルの使用を勧めたい。また妊産婦死亡時には当該施設の院内事例調査委員会と平成22年度より日本産婦人科医会への妊産婦死亡全例登録制度が開始されているので、日本産婦人科医会に報告する。
* 下記アドレスの「羊水塞栓症登録事業」(浜松医科大学 産婦人科学講座 ホームページ内)もご参照ください。
https://www.hama-med.ac.jp/education/fac-med/dept/ob-gyn/afe.html